63. Léčba bolesti v ordinaci VPL
Nová definice bolesti říká, že bolest je nepříjemná smyslová a emocionální zkušenost spojená se skutečným nebo potenciálním poškozením tkáně nebo podobná té, která je se skutečným potenciálním poškozením tkáně spojena. Ehm.
Podle mne je lepší definice, že bolest je pocit, při kterém dotyčný tvrdí, že ho něco bolí.
Bolest je subjektivní vjem, který se pokoušíme nějak objektivizovat, což je někdy těžké. Používá se například VAS stupnice vnímání bolesti, na které pacient udává bolest od 0 do 10. Význam má tato objektivizace až při opakovaném provádění, kdy podle jejích změn hodnotíme efekt terapeutických opatření.
Typy bolesti
Podle časového průběhu – akutní x chronická (delší než 3-6 měsíců)
Akutní bolest mívá biologicky důležitou funkci, většinou dobře reaguje na léčbu a její zaléčení kromě zlepšení kvality života snižuje její přechod do chronické bolesti. Chronická bolest ztrácí biologickou funkci, snižuje kvalitu života a hůře reaguje na terapii.
Podle charakteru – nociceptivní x neuropatická x psychogenní
Podle typu poškození tkání – somatická x viscerální
Terapie bolesti
Chceme-li bolest řešit, měli bychom znát její příčinu. Zejména u chronických bolestí nejasné etiologie bychom proto měli pacienta dovyšetřit. Základem ambulantní léčby bolesti jsou režimová opatření, fyzikální metody a farmakoterapie, u psychogenního podílu bolesti může mít efekt psychoterapie. Režimová opatření většinou zahrnují klid s nezatěžováním bolestivého tělesného systému, u osob v produktivním věku to většinou znamená pracovní neschopnost. Fyzikální metody se uplatní především u bolestí pohybového aparátu a zahrnují různé rehabilitační techniky včetně cviků, masáží, terapeutického UZ, elektroléčby a magnetoterapie. Speciální formou fyzikální terapie je ozáření (např. ostruha patní kosti). Z fyzikálních činitelů bych ještě zmínil pozitivní efekt chladu u akutní zánětlivé bolesti (chlazení) a naopak efekt tepla u chronické bolesti (nahřívání).
Farmakoterapie v zásadě zahrnuje tři základní typy léků, které kombinujeme – NSA (+ paracetamol), slabé opiáty a silné opiáty. K tomu lze přidat některá antiepileptika na neuropatickou bolest a antidepresiva (+ anxiolytika) na psychogenně potencovanou bolest.
Pozn. 1: U akutní bolesti se doporučuje začít silnějšími preparáty a dávku postupně ponižovat (step down), u chronické bolesti terapii naopak postupně zesilovat (step up).
Pozn. 2: Je doporučeno preferovat kombinace více preparátů před monoterapií.
Pozn. 3: Je doporučeno nekombinovat spolu dvě (nebo více) NSA.
Analgetický žebřík
1. volba: NSA / paracetamol (+ pomocné léky)
2. volba: Slabý opioid + NSA / paracetamol (+ pomocné léky)
3. volba: Silný opioid + NSA / paracetamol (+ pomocné léky)
U každé lékové skupiny začínáme nejnižší dávkou, kterou postupně zesilujeme.
Typy analgetik
1. NSA (+ paracetamol) – Nejbezpečnější analgetikum je paracetamol, užívá se do dávky cca 3000 mg denně, nesmí se nicméně kombinovat s alkoholem. NSA rozlišujeme na inhibitory COX-1 (ibuprofen, diklofenak), přednostní inhibitory COX-2 (nimesulid, meloxicam) a cílené inhibitory COX-2 (celekoxib). Z NSA jsou účinky individuální, na ortopedické bolesti má dobrý efekt např. diklofenak. Při dlouhodobém užívání NSA se mohou objevit četné vedlejší účinky, závažné jsou zejména účinky gastrointestinální. NSA by se neměla kombinovat a při dlouhodobém podávání je vhodné protektivně nasadit PPI. Nimesulid a metamizol by neměly být podávány déle než 14 dnů.
2. Slabé opioidy – Do této skupiny patří tramadol, dihydrokodein a kodein. Nejpoužívanější je bezkonkurenčně tramadol, velice oblíbená je jeho kombinace s paracetamolem (např. Zaldiar). Tramadol může způsobit únavu, trávicí obtíže (zvracení) a v některých případech i stavy zmatenosti.
Pozn.: na akutní bolest je z této skupiny velmi účinná kombinace tramadol + dexketoprofen (Skudexa), na chronickou bolest výše zmíněná kombinace tramadol + paracetamol (např. Zaldiar)
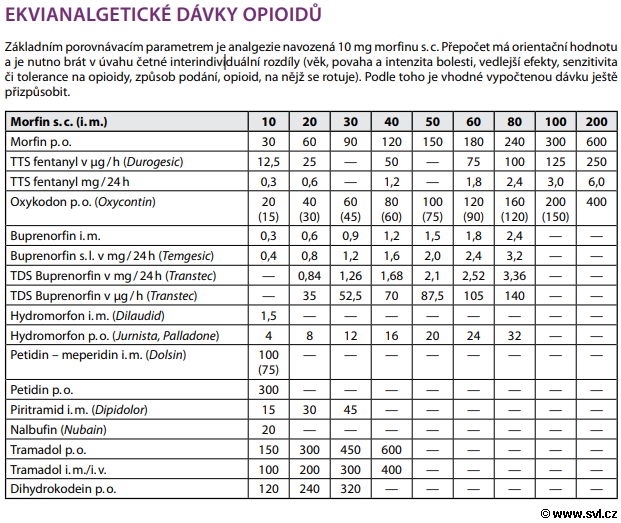
3. Silné opioidy – Jsou indikovány při silné bolesti, efektivní může být jejich kombinace s NSA, nebo paracetamolem. Při zahájení terapie opioidy je vhodné dát pacientovi k dispozici antiemetikum (metoklopramid), v období po nasazení silných opioidů by dotyčný jedinec neměl řídit motorové vozidlo a po určité době užívání musíme počítat s rozvojem fyzické závislosti. Při užívání silných opioidů se může objevit mióza, slabost, únava, zácpa a někdy i zvracení.
a) morfin – např. Morphin (roztok), Sevredol (10 a 20 mg tablety)
b) fentanyl – např. Fentanyl (náplast)
c) buprenorfin – např. Transtec (náplast)
d) oxykodon – např. Oxycodon (10-80 mg tablety), Oxycontin (10-80 mg tablety)
e) hydromorfon – např. Palladone SR (2-24 mg tablety)
f) pethidin – např. Dolsin (roztok)
Po 3 měsících nově nasazeného opioidu by mělo proběhnout zhodnocení efektu a při neúčinnosti zvážit jeho vysazení nebo konzultace ambulance bolesti. Vysazování opioidů nesmí být nárazové, mělo by probíhat pod dohledem lékaře a pacient by měl být poučen o riziku vzniku abstinenčních příznaků.
Silné opioidy bylo tradičně nutné psát na „recept s modrým pruhem“, od 01.01.2022 je však lze psát jako klasické e-recepty.
Specifická je problematika tzv. průlomové bolesti, která vzniká náhle a trvá poměrně krátkou dobu, je typická pro pokročilé onkologické choroby. Základní rozšířenou medikací pro léčbu průlomové bolesti je orální morfin (např. Sevredol 10-20 mg tbl) a oxykodon. Alternativou je rychle účinkující fentanyl se sublinguálním (např. Vellofent), intranasálním (Instanyl) nebo bukálním podáním (např. Breakyl, Effentora).
U komplikovanějších případů bez dobré reakce na medikaci je vhodné spolupracovat se specialisty s cílem diagnostikovat příčinu bolesti a pochopitelně se spádovou ambulancí bolesti.
4. Adjuvantní analgetika – Mají důležitou funkci u některých typů bolesti, například u bolesti neuropatické (viz níže).
a) antidepresiva – největší efekt má I. generace (amitriptylin, dosulepin), menší mají SSRI
b) kortikosteroidy – pomáhají u některých forem chronické refrakterní bolesti
c) antikonvulziva – jsou vhodná u neuropatické bolesti (např. karbamazepin, pregabalin, gabapentin apod.)
d) centrální myorelaxancia – mohou mít určitý efekt u akutních bolestí zad, ale nejsou vhodná k dlouhodobému užívání
Neuropatická bolest
Může být periferní (postherpetická neuralgie, polyneuropatie, truamata periferních nervů) i centrální (thalamická bolest, bolesti doprovázející onemocnění CNS, fantomová bolest).
Do určité míry pro ni platí specifická pravidla. Opioidy nejsou lékem první volby, ideální je nasadit antikonvulziva (karbamazepin, pregabalin, gabapentin apod.) a antidepresiva (ideálně I. generace – amitriptylin, nebo dosulepin, případně SSRI)



